Вячеслав Кадников, руководитель направления по работе с государственным сектором Information Intelligence Group, EMC Россия и СНГ
Развитие информационных технологий в здравоохранении идет примерно тем же путем, что и в других отраслях, но с заметным, к сожалению, отставанием. Вспоминая путь к достижению сегодняшних показателей информатизации, который прошла практически любая эффективная компания, в нем можно выделить три основных периода. Первый — эпоха использования компьютерной техники для повышения эффективности труда отдельных сотрудников и обеспечения качества наиболее сложных внутренних процессов. Второй период — время активного применения технологических решений для обмена информацией между сотрудниками внутри предприятия и с контрагентами за его пределами. И наконец, финальный на данный момент этап ознаменован проникновением ИТ во все области работы компании и созданием единого технологического пространства, в которое входит сама организация, ее клиенты, партнеры, конкуренты, регулятивные органы и т. д.
Похожая ситуация наблюдается и в здравоохранении. При этом в России в настоящий момент абсолютное большинство учреждений данного сектора находится на первой стадии автоматизации своей деятельности. По-прежнему под “информатизацией здравоохранения” в большинстве случаев понимается закупка и развертывание в лечебном профилактическом учреждении (ЛПУ) медицинского оборудования и компьютерной техники с целью повышения качества и эффективности обслуживания пациентов.
Взгляд ЛПУ
Не будем касаться вопросов, связанных с эксплуатацией специализированного оборудования, — необходимость использования врачами передовых технологических средств очевидна, а прогресс в деле оборудования российских ЛПУ современной медтехникой вроде бы неоспорим. Однако эффективность этих инвестиций напрямую зависит от качества обработки получаемых данных в информационных системах, используемых медицинским персоналом.
Для оптимизации обслуживания пациентов ЛПУ активно приобретают и внедряют клинические, административные и финансовые информационные системы. На слуху такие аббревиатуры, как МИС (медицинская информационная система), ЭМК (электронная медицинская карта), PACS (Picture Archiving and Communication System) и ряд других. Предполагается, что вся информация, возникающая в процессе обслуживания пациента, будет создаваться, обрабатываться и храниться в этих программных решениях, а именно:
- в PACS будут обрабатываться и храниться все медицинские изображения, получаемые со специализированного оборудования (как правило, поставщик оборудования предлагает и PACS собственной разработки);
- в ЭМК в персонифицированном виде должны храниться все данные о пациенте, имеющие значение для повышения качества его обслуживания, — демографическая информация, история обслуживания, данные о диагнозах и аллергиях и т. д.;
- в медицинской информационной системе (МИС) ведется управленческая и финансовая информация, планируется работа персонала, рассчитывается стоимость лечения и т. п.
С точки зрения учреждения таким образом оно достигает непрерывности работы с информацией и повышает эффективность внутренних процессов. По идее это должно приводить к росту удовлетворенности пациентов качеством лечения и позитивному восприятию деятельности ЛПУ регулятивными органами. Однако происходит это, мягко говоря, не всегда. Внедрение внутренних информационных систем в учреждениях здравоохранения, как правило, практически никак не сказывается на лояльности пациентов и не улучшает ситуацию в области здравоохранения в регионе или в стране в целом. Чтобы понять причины, нужно посмотреть шире и не рассуждать только в терминах информатизации учреждений здравоохранения.
Взгляд пациента
С точки зрения пациента внутренняя автоматизация ЛПУ имеет далеко не самый значительный эффект. Оборудование в клинике и так должно быть самое современное — иначе зачем он сюда пришел? Данные о пациенте и раньше хранились в учреждении (и не так уж важно, в бумажной истории болезни или на компьютере) — иначе зачем он их сообщал? А внутренние процессы клиники не касаются пациента вообще. Безусловно, функциональность типа электронной записи к врачу зачастую полезна, но современный человек уже начинает воспринимать ее как само собой разумеющееся.
Реально востребованной возможностью является одинаково высокий уровень обслуживания вне зависимости от того, в какое учреждение обращается пациент в данный момент. Система “прикрепления” гражданина к конкретному ЛПУ по месту жительства практически полностью себя изжила. Повышение мобильности граждан, расслоение по уровню дохода, специализация клиник и другие факторы приводят к тому, что пациент одновременно может обслуживаться в нескольких ЛПУ. Соответственно электронная медицинская карта этого пациента не может храниться частями в каждой выделенной больнице — критически необходимо правильно организовать обмен информацией. И эту задачу невозможно возложить на самого пациента, как это было раньше, когда он сам носил с собой бумажную историю болезни.
Важным фактором, по которому пациент оценивает качество обслуживания, являются временные затраты на посещение врача. Современный человек, как бы плохо он себя ни чувствовал, желает как можно скорее вернуться к привычному образу жизни — работе, учебе, занятиям спортом. Поэтому ответы на вопросы врача, которые уже были заданы другим специалистом в другом учреждении несколько дней назад, или направление на повторную сдачу анализа вряд ли будут позитивно восприняты. Таким образом, вопросы взаимодействия различных участников системы здравоохранения приобретают решающую роль в деле обслуживания пациентов.
Взгляд государства
Для государства, особенно крупного, вопросы качества автоматизации отдельных учреждений вообще не могут быть приоритетными в силу невозможности обеспечения должного контроля за каждым из них. Напротив, создание механизма сбора ключевых показателей эффективности работы ЛПУ — абсолютно необходимая задача как минимум для регионального регулятора.
Наиболее эффективно данная задача решается путем создания единого информационного пространства для системы здравоохранения на уровне регионов (или, в небольших государствах, на уровне страны), одним из участников которого является региональный или национальный регулятор. Помимо обеспечения сбора информации о деятельности ЛПУ единая программная платформа позволяет организовать обмен информацией о пациентах между различными учреждениями региона. Создание такой платформы решает сразу несколько задач в данной области:
- консолидация информации о пациенте на региональном или страновом уровне;
- централизованное применение нормативно-справочной информации;
- возможность внедрения стандартов сбора информации и отслеживания их выполнения;
- анализ деятельности ЛПУ.
Специфика нынешней ситуации в российском здравоохранении, которая отражена в концепции построения Единой государственной информационной системы (ЕГИС) на национальном и региональных уровнях, предполагает обеспечение консолидации персонифицируемой медицинской информации на уровне региона, получение информации из ЛПУ, принявших решение поддерживать собственные МИС, очистку данных медицинских изображений от несовместимых элементов и построение регионального хранилища данных для контролируемого доступа всех участников процесса. Региональный сегмент, по задумке Минздрава, должен быть интегрирован в федеральные системы, улучшить управляемость региональных учреждений здравоохранения, обеспечить прозрачную доставку информации для интегрированной истории болезни, а также анализ и прогнозирование загруженности ресурсов, затрат на лечение, заболеваний и эпидемиологической обстановки.
Можно уверенно говорить, что задача обеспечения обмена информацией между учреждениями прямо ставится регуляторами российской отрасли здравоохранения.
Обмен информацией между ЛПУ как технологическая задача
Обмен информацией между участниками системы здравоохранения можно назвать второй фазой информатизации этой отрасли (после первой, заключающейся, напомним, в повышении эффективности работы отдельных ЛПУ за счет внедрения ИТ). Внедрение программных решений для организации обмена медицинской информацией в основном, как показывает мировой опыт, инициируется государством. Результатом реализации этих инициатив, помимо повышения качества обслуживания, является также снижение расходов на организацию лечебного процесса (например, за счет предотвращения повторных исследований или анализов).
Реализация этой фазы способствует переходу к финальной стадии автоматизации учреждений сектора здравоохранения — стадии долговременного управления информацией. Можно выделить следующие основные проблемы, решение которых осуществляется в рамках третьей фазы:
- экспоненциальный рост объема цифровой медицинской информации внутри учреждения и связанные с ним финансовые затраты;
- постоянно возникающие операционные сложности с миграцией данных при обновлении медицинского оборудования и специализированного программного обеспечения, используемого в организации.
Корпорация EMC, имеющая двадцатипятилетний опыт участия в автоматизации работы с информацией в учреждениях сектора здравоохранения, фокусируется на решении задач в рамках второй и третьей фазы. В частности, нами разработан единый подход к решению задачи обмена медицинской информацией на страновом или региональном уровне. Значительный объем хранимой информации, юридическая значимость медицинских данных, их неоднородность и сложная структура, специфика стандарта обмена на основе формата HL7 и несовместимость в имплементации производителями оборудования стандарта обмена DICOM — таковы основные сложности, решение которых легло в основу архитектурного подхода EMC Connected Healthcare (CHC). В дополнение к стандартным протоколам и способу хранения информации специалисты EMC взаимодействуют с международной организацией IHE (Integrating the Healthcare Enterprise), которая дополняет стандарты HL7 и DICOM современными средствами управления медицинской информацией на основе концепции межкорпоративного обмена документами (Cross Enterprise Document Sharing, XDS) и соответствующими профилями, структурированными по специализациям и процессам обслуживания пациента. Продукт EMC CHC сертифицирован организацией IHE на соответствие этим профилям обмена.
Можно выделить следующие технологические задачи, решаемые платформой для обмена медицинской информацией на уровне региона или отдельной страны:
- агрегация персонифицированной медицинской информации;
- создание единого хранилища медицинских изображений на уровне региона;
- очистка и нормализация данных (интероперабельность, снятие зависимости от конкретного поставщика оборудования или программного обеспечения);
- обеспечение поддержки стандартов хранения и обмена информацией (HL7, DICOM, XDS и др.);
- интеграция с другими региональными системами или системами уровня государства;
- контролируемый доступ к информации всех участников системы здравоохранения (медицинские работники, чиновники, пациенты, страховые компании и др.);
- обеспечение целостности информации и ведение аудита;
- подготовка данных для аналитических задач, создание региональной модели данных;
- прогнозирование, анализ тенденций в регионе.
Спускаясь на уровень функциональности решения дл я обмена медицинской информацией, выделим его основные модули.
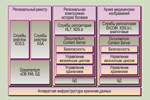
- Healthcare Connector — обеспечивает интероперабельность и чистоту данных, получаемых из МИС в формате HL7. Медицинские изображения с диагностического оборудования и PACS, передаваемые в центр в формате DICOM, также очищаются и становятся доступны участникам процесса как в клиническом, так и в диагностическом качестве. Сервисно-ориентированная архитектура (SOA) такого модуля позволяет подключить к решению различные системы государственных органов и страховых компаний, системы выдачи электронных рецептов, межведомственного документооборота, электронных госуслуг и т. п. Этот компонент является основой построения региональной шины данных.
- XDS-реестр и XDS-репозитарий — составляют основу централизованного хранилища медицинской информации. Единая платформа позволяет создать архив медицинских изображений и интегрированную электронную историю болезни. Основанные на принципе работы с документами в формате XML, они реализуют рекомендации IHE по управлению медицинскими документами и их хранению в профилях XDS.b и XDS.b-i. Это обеспечивает целостность хранения данных, регламентирует доступ к информации на основе регламентов и разрешений, определенных региональными и федеральными нормативными актами. Такой подход позволяет сохранить юридическую значимость информации, собранной врачом в ходе лечения.
- Ядро хранения информации — предоставляет все преимущества промышленной системы класса управления корпоративной информацией (контроль и аудит доступа к данным, шифрование, ЭЦП). Обеспечивается независимость хранимой информации от аппаратных систем хранения, что позволяет прозрачно переносить данные, гибко изменять физическую инфраструктуру хранения.
- Аналитический модуль — обеспечивает построение аналитических отчетов по различным срезам (например, по нозологиям, демографическим и географическим признакам). Максимально широкий набор аналитических моделей позволяет эффективно прогнозировать и анализировать ситуацию в регионе.
В своей платформе EMC сознательно выбрала для хранения медицинской информации формат XDS в отличие от ряда платформ, предлагающих для этой цели стандарт HL7 или DICOM. Профили IHE имеют существенно более четкое руководство по их внедрению и обеспечивают разделение по областям знаний. Они позволяют реализовать подход юридически значимого медицинского документа — ключевой функциональности, требуемой для создания безбумажного обмена информацией. Не секрет, что врачи крайне настороженно относятся к обмену метаданными и практически отвергают применение электронной подписи к набору структурированных данных. Подписание же электронного документа в привычном и неизменяемом виде воспринимается существенно проще.
Не являются секретом также и сложности с имплементацией стандарта HL7, в основном связанные с тем, что его интерпретация допускает большую степень свободы. При этом HL7 и DICOM —стандарты устоявшиеся, применяемые уже более тридцати лет и широко поддерживаемые производителями специализированного оборудования и программного обеспечения. Именно поэтому критична возможность приема информации в этих стандартах для последующего хранения его в формате XDS, а при необходимости — и обратной конвертации для отправки в информационные системы, поддерживающие HL7 и DICOM. Именно такую задачу решает компонент Healthcare Connector. Выбор же стандарта XDS для реестра и репозитария медицинской информации представляется правильным, так как отвечает ключевым тенденциям в развитии информатизации здравоохранения по всему миру.
Обмен медицинской информацией в российских регионах
Обмен медицинской информацией между учреждениями здравоохранения — одна из ключевых задач, которую поставило Министерство здравоохранения и социального развития перед региональным сегментом ЕГИС. Кроме того, она тесно соприкасается с другой задачей — обеспечения двустороннего обмена медицинской информацией с федеральным сегментом. Времени на решение данных задач у регионов очень немного — к концу 2012 г. региональный сегмент ЕГИС должен функционировать как минимум в рамках решения основных своих задач. Давайте рассмотрим различные пути создания функциональности, обеспечивающие обмен медицинской информацией между учреждениями региона и взаимодействие с федеральным сегментом.
Подход первый — доработка существующих в учреждениях региона МИС для обеспечения взаимного обмена информацией и прямого обмена данными с федеральным сегментом. Он требует подготовки отчуждаемой документации на принятые стандарты обмена и устанавливает ответственность каждого ЛПУ и каждого поставщика МИС за их реализацию. Модификации выполняются точечно в каждой информационной системе. Подход прогрессивен, так как “подтягивает” используемые в различных ЛПУ системы до единого уровня работы с информацией, и эффективен для бюджета, поскольку основные расходы ложатся на сами ЛПУ. Однако имеет существенный минус: на его реализацию требуется несколько лет — по нашим оценкам, не менее пяти для среднего российского региона.
Подход второй — создание единой МИС региона. Процесс его реализации существенно более понятен: нужно подготовить обобщенные требования к системе по всем ЛПУ (степень участия каждого из них в этом процессе регламентируется региональными властями), выбрать поставщика, стандартизировать интерфейсы и внедрить решение в каждом ЛПУ региона. Плюсы заключаются в возможности обеспечить всю необходимую с точки зрения регулятора функциональность и снять нагрузку с каждого ЛПУ. При этом понятна высокая степень трудозатрат и бюджетных инвестиций для реализации такого подхода. Кроме того, высококачественное внедрение единой МИС для региона не может занять менее полутора лет.
Подход третий — использование федеральных сервисов. Комментировать его пока рано за отсутствием готовых федеральных сервисов для обмена медицинской информацией. Есть ощущение, что для небольших регионов этот подход может быть применим, но средние и крупные субъекты федерации в любом случае будут заинтересованы в создании регионального сегмента, отвечающего специфике его задач.
Подход четвертый — создание единого информационного пространства (региональных шины и хранилища данных). Предполагает централизованную нормализацию данных, собираемых с различных МИС и с медицинского оборудования, на основе региональных стандартов (на базе HL7 и DICOM). Создается единое хранилище и архив медицинской информации и изображений с возможностью использования инструментария IHE (профили XDS). Обмен информацией с федеральным сегментом осуществляется через специализированный шлюз с возможностью его адаптации под изменяющиеся требования.
Именно четвертый подход EMC предлагает российским регионам для реализации на базе архитектуры Connected Healthcare. Предлагаю рассмотреть три варианта практической реализации такого подхода в регионе среднего размера.
- Централизованный вариант. Наиболее правильный с архитектурной точки зрения, но требующий инвестиций в построение централизованной инфраструктуры (прежде всего в организацию центра обработки данных). Предполагает создание централизованного регионального реестра и репозитария данных о пациентах с возможностью прозрачного контроля и аудита доступа к информации. Ценность заключается в готовности к восприятию современных подходов IHE, к интеграции в национальное “облако”, а также в управляемости и простоте построения аналитических моделей.
- Федеративный вариант. Может применяться при необходимости сокращения затрат на развертывание решения. Предполагает хранение информации на уровне ЛПУ и обмен ею в формате “многие ко многим”. Существенно снижается нагрузка на региональный бюджет, на каналы передачи, на системы хранения. Однако задача централизованного управления информацией при этом решается не в полном объеме.
- Гибридный вариант. Представляет собой совмещенную архитектурную схему двух предыдущих форматов. Осуществляется кластеризация информации по районам, нозологиям или участникам системы здравоохранения. Обеспечивает возможность поэтапного развертывания решения, позволяет строить различные нозологические реестры, централизовать наиболее критичные данные.
Опыт реализации подобных проектов в других странах показывает, что наиболее трудным шагом для региона или страны в рамках реализации платформы обмена медицинской информацией является стандартизация протоколов обмена. В частности, при внедрении описанного выше решения корпорации EMC в качестве централизованного архива медицинских данных граждан в Финляндии основную сложность представляла адаптация стандарта HL7 к местной специфике и для поддержки обмена данными между всеми ЛПУ страны. В настоящий момент в одном из регионов (Тампере) уже осуществляется проект перехода на хранение медицинской информации с использованием профилей IHE. На базе решений EMC создано первое в мире облачное хранилище медицинских данных в формате XDS.
На наш взгляд, этот и другой мировой опыт показывают правильность подхода к независимому хранению медицинской информации, которого следует придерживаться уже на первых этапах создания структур обмена данными в секторе здравоохранения как на региональном, так и на страновом уровнях.
СПЕЦПРОЕКТ